ゼク(病理解剖)―最終診断の重み
事故調
「○○沖で航空機が墜落、乗客○名が死傷、事故調査委員会が原因を調査中」という衝撃的なニュースを耳にした時、さまざまな思いが脳裏をよぎる。負傷した人は大丈夫か、原因は何か、救助活動は迅速に行われているか、知り合いはいないか―などである。この時、航空機が墜落した、という疑いようもない事故の事実があり、すみやかに事故調査委員会が立ち上がる。
しかしながら、これが医療事故調査委員会となると話は別だ。患者が死亡したことは厳然たる事実だが、それは医療事故とは限らない。いくら家族が主張しても通らない。では誰がそれを決めるのだろうか。現在、医療事故調査委員会というものはわが国に存在しない。厚生労働省は「医療の安全の確保に向けた医療事故による死亡の原因究明・再発防止等の在り方に関する試案(第三次試案)」と「医療安全調査委員会設置法案(仮称)大綱案」を示すなど、体制づくりのための検討を進めている段階だ。
学術的行為
高齢の患者が肺炎で入院し、二週間で大分良くなりかけた時、トイレで倒れているのを発見、救命処置をしたが亡くなった。家族は主治医に不信感を抱いている。家族は法医解剖を主張し主治医は警察に連絡する。すると所轄の警察がやってきて検視し、事件性はないと判断。家族は納得せず、苦肉の策で病理解剖の依頼を受ける―。最近は年に数件、必ずこのような事態に遭遇している。
法医解剖は刑事訴訟法が根拠であるが、病理解剖は死体解剖保存法に基づいて行われ、その第一条の目的は、「医学研究・教育および公衆衛生の向上のため」とあり、犯人を探すためでもなければ、病院の保険診療でもない。純粋な学術的行為なのである。
そうは言っても困っている人がいて病理解剖が役に立つのであればと思い執刀している(写真下)。
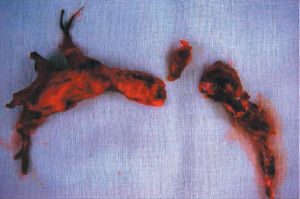
するとおよそ半数は心筋梗塞や肺血栓塞栓など見事に病変が見つかる(写真上)。一件落着だ。仮に病変が見つからなくても第三者的に病理医から説明があったとなると、大部分は訴訟には至らない。また剖検報告書が出来るまでに数カ月もかかってしまい申し訳ないと思っていると、この間に遺族の気持ちがクールダウンしたと感謝されたりもする。こんな時は役に立ったとは言い難く、妙な気分である。
数年前から日本内科学会を中心に「診療行為に関連した死亡の調査分析モデル事業」が行われており、本道地区でも2006 年度より開始されている。札幌診断病理学センターの今村正克理事長、札医大内科学第2 講座の島本和明教授、同大法医学講座の松本博志教授、斗南病院の加藤紘之院長らが総合調整医として全体を統括されている。総合調整医は最初に持ち込まれた時に、取り扱うケースとするかどうかを認定する、極めて重要な判断だ。内容は病理医と法医が協力して剖検を行うコラボレーションである。私も2008年7 月に北大法医学講座の寺沢浩一教授とともに初めて執刀した。法医学の視点からリアルタイムに指導を受け、とても勉強になった。
冷静沈着
今後、医療事故調査委員会が法制化された場合、この入り口のところの判断がますます重要になる。初めに数字ありきではいけないが、年間事例が10件 と100 件では、体制や予算は大きく異なる。小説「チーム・バチスタの栄光」(著者・海堂尊氏)で示された、オートプシー・イメージングとの連携も模索されるだろう。
病理解剖は画像診断が発達する以前は、病気を解明する学問のメスであったが、今では、悪い医者をやっつけるメス? モンスターをけちらすメス? なのだろうか。剖検執刀医は初めて会った人の全てを最後に診て最終診断を下すのである。どのような状況であろうとも冷静沈着に最後のメスを入れる、この重みを忘れることなく望みたい。
連載を終えるにあたり
多くの先生に応援、励ましの言葉を受け、北海道医療新聞に2008 年10 月から13 回に渡り連載した。浅学非才の身、足りないこと、誤っている箇所も多々あったと思うがご容赦いただきたい。読んで戴いた皆様にこの場を借りて深謝します。
